J’ai la joie et le privilège, pour ce deuxième article en deux jours consacré à la crise du Covid-19, de donner la parole à Rodolphe Lelaidier, jeune anesthésiste-réanimateur exerçant à l’hôpital Édouard Herriot de Lyon. Malgré ses emplois du temps des plus chargés, comme on l’imagine aisément en ce moment, il a accepté, le 12 avril, de répondre à mes questions. L’article qui suit constitue une immersion dans un milieu, celui de la réanimation, qui est peu connu - et c’est tant mieux, si vous n’avez jamais eu à le fréquenter de trop près. Un témoignage pétri d’humanité. Précieux. Qui nous fait découvrir les coulisses de ces services ; le travail de ces hommes et de ces femmes qui, au mépris parfois de leur propre santé, sont un peu les derniers remparts face aux accidents de la vie, ou aux catastrophes collectives. Sans eux, n’en doutons pas, le bilan déjà lourd du coronavirus le serait bien davantage encore. Je profite de cette publication pour saluer, avec humilité, et une reconnaissance toute personnelle, à travers lui, l’ensemble de ces équipes, et tous les soignants qui méritent au quotidien l’hommage que leur rend la nation. Exclu, Paroles d’Actu. Par Nicolas Roche.
SPÉCIAL COVID-19 - PAROLES D’ACTU
Rodolphe Lelaidier: « Notre job : faire varier
de quelques degrés la trajectoire des événements. »
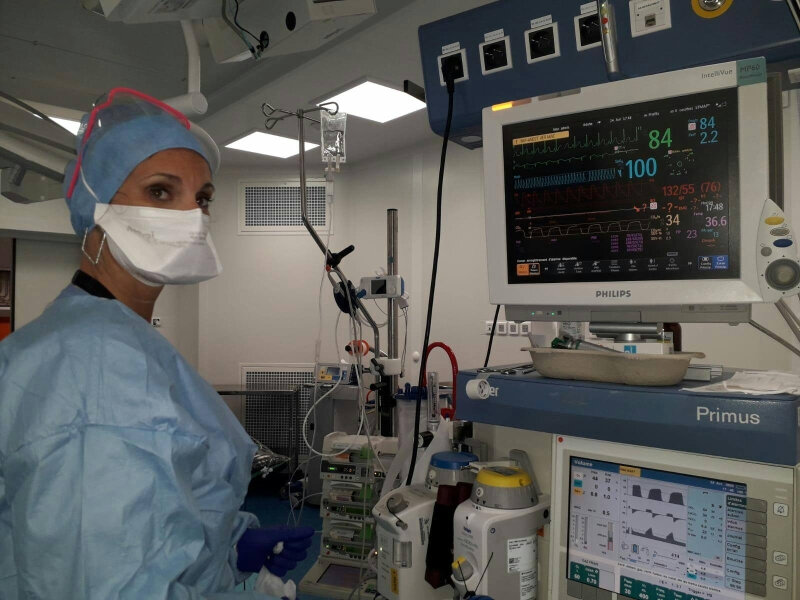
Les derniers instants avant de rentrer dans l’univers contaminé d’une chambre
de patient « Covid » sont synonymes de préparation, de concentration et de confiance
dans nos capacités à faire face. Ces qualités sont essentielles dans le quotidien
d’un anesthésiste-réanimateur.
Pourquoi avoir choisi la réanimation ?
Aussi longtemps que je me souvienne, j’ai toujours voulu « faire médecine », sans vraiment savoir pourquoi. Parce que j’ai appris à lire au milieu des feuillets de thèse de médecine de ma mère, probablement. Parce que j’ai très vite trouvé passionnante la physiologie, depuis l’infiniment petit jusqu’aux interactions entre les différentes parties du corps. Puis, plus tard, à l’âge où il faut « choisir », parce que j’ai eu le sentiment que cette voie permettrait d’étancher ma curiosité, tout en ayant un métier utile et moral.
Le choix de l’anesthésie-réanimation remonte à ma quatrième année d’études de médecine, lors d’un stage en réanimation médicale au CHU de Rouen, où j’ai passé la première partie de ma vie.
Il s’agit bien d’anesthésie-réanimation, et non de réanimation. En France, deux catégories de médecins sont autorisées à exercer dans des services de réanimation. D’une part, les réanimateurs dits « médicaux », qui ont souvent un cursus de spécialiste « d’organe » avant de faire le choix de se spécialiser en médecine intensive et réanimation. Cette organisation a récemment changé, mais ce n’est pas le sujet du jour. D’autre part, les anesthésistes-réanimateurs, qui ont une double compétence en anesthésie / médecine péri-opératoire et en réanimation. Ce double cursus, singulier à l’échelle mondiale, nous donne une polyvalence et une résilience qui prennent tout leur sens à l’occasion de cette crise. Nos collègues mettent souvent en avant notre pragmatisme, nos capacités d’adaptation et la culture médico-chirurgicale que nous acquérons en cours de formation. Nous ne serons jamais les plus grands spécialistes dans un domaine de niche, mais nous aurons toujours une solution à proposer à un grand nombre de problèmes. Nous sommes en quelque sorte les généralistes de la médecine aiguë. Cela impose également de manier avec précision les médicaments et techniques de l’urgence, de connaître la théorie de la plupart des chirurgies et des complications qui en découlent. Nous sommes en quelque sorte les artisans de la médecine, et nos outils s’appellent « respirateur artificiel », « circulation extra-corporelle », « vidéo- laryngoscope » ou « noradrénaline ».
Certains considèrent ce métier comme étant très technique, loin de l’humain, traitant les corps inertes de nos patients comme un assemblage de systèmes intégrés dans une enveloppe périssable. Ce n’est qu’une infime partie de la réalité de notre art.
« De parfaits inconnus remettent leur vie entre
nos mains. Un point commun que nous avons
avec les pilotes d’avion... »
L’anesthésie-réanimation est une des spécialités les plus humaines que je connaisse. Nous sommes présents à tous les moments importants de votre vie : le début et la fin, les heureux événements, les petits accidents du quotidien et les tragédies qui brisent la trajectoire d’une vie, les insignifiantes opérations du bricoleur maladroit comme la chirurgie de la dernière chance. Je connais peu de jobs dans lesquels de parfaits inconnus remettent entre vos mains leur vie, leurs espoirs, l’avenir de leurs enfants, leur crédit immobilier, leurs rêves passés et à venir, leurs fantasmes de guérison ou d’une vie un peu meilleure. Nous ne sommes pas les seuls, loin de là. Les pilotes d’avion sont de cette trempe, par exemple. C’est probablement pour cette raison, parmi d’autres, que de nombreux parallèles existent entre les deux professions.
Enfin, dans une société où la mort est cachée, niée, confinée entre les murs épais de nos hôpitaux et établissements médico-sociaux, nous cohabitons avec elle au quotidien. Elle fait partie de la vie, et bien présomptueux est celui d’entre nous qui se vanterait de pouvoir la conjurer ou l’éviter. J’aime dire que nous n’avons que les moyens de faire varier de quelques degrés la trajectoire des événements. À espérer que ces quelques degrés suffisent à trouver un lieu où atterrir en sécurité. Et à accompagner humblement la retraite de la vie quand nos efforts auront été vains.
Je pourrai trouver encore mille autres raisons d’expliquer ce choix qui s’est vite imposé comme une évidence. Mais ce sont les principales, et les moins obscures pour un novice.
À quoi ressemble le quotidien d’un anesthésiste-réanimateur ?
À celui de n’importe quelle personne qui travaille ! On se lève le matin, la tête dans le c**, l’eau de la douche met du temps à chauffer, le café renversé sur le t-shirt et dix minutes de vélo ou de métro plus tard, on est sur notre lieu de travail !
Les heures s’enchaînent, alternant des réunions et tâches routinières qui balisent notre quotidien, et des moments de rush où il faut envoyer la sauce pour ne pas perdre pied ! Beaucoup de métiers fonctionnent comme ça, et nous avons la très grande chance de toujours travailler en équipe, de pouvoir se reposer sur des professionnels qui apportent leur pierre à l’édifice avec passion, dévouement et excellence. La particularité de ce job est que notre matière première, ce sont des vies humaines, et que nous avons des moyens techniques et humains hors norme pour les sauvegarder. Le très haut niveau de soins et les moyens garantis par l’hôpital public nous sont enviés par de nombreux pays dans le monde, malgré les reproches qu’on peut adresser au système de soins français.
« La société nous paie pour contribuer à maintenir une
forme d’équilibre, et servir un idéal qu’elle s’est choisi :
apporter les meilleurs soins possibles, notamment
aux patients dans les situations les plus critiques... »
Il ne faut pas croire qu’on arrive au boulot en se disant « Encore une belle journée pour sauver des vies ! ». Notre rôle appelle à bien plus d’humilité, et de pragmatisme. La société nous paie pour contribuer à maintenir une forme d’équilibre, et servir un idéal qu’elle s’est choisi : apporter les meilleurs soins possibles, au plus grand nombre, et en particulier aux patients dans les situations les plus critiques, menaçant leur vie à court terme.
Pour arriver à ce but, le quotidien est partagé entre l’examen clinique pluriquotidien de nos patients, les soins techniques et réglages des machines chargées d’assurer tout ou partie les fonctions vitales défaillantes, les entretiens avec les patients et leurs familles… Les tâches administratives sont également très consommatrices de temps. Nous jouons résolument collectif, et de nombreux rendez-vous entre professionnels ponctuent la journée. Ils sont destinés à partager les informations dont nous disposons, à exprimer nos doutes, à expliquer nos décisions à l’ensemble de l’équipe, à réfléchir ensemble à la meilleure trajectoire pour chaque patient, à enrichir nos observations de l’avis d’autres médecins, plus experts que nous sur telle ou telle question.
Beaucoup d’étudiants de mon service me demandent en quoi consiste mon métier. Je leur réponds que nous jouons les chefs d’orchestre afin de rassembler les meilleures ressources humaines et techniques et garantir à chaque patient une médecine sur mesure, à la pointe des connaissances actuelles.
Comment vivez-vous cette crise, professionnellement parlant ?
Aussi paradoxal que cela puisse paraître, je la considère comme une chance unique pour l’anesthésie-réanimation d’exprimer son savoir-faire à son plus haut niveau. Entendons nous bien, j’aurais évidemment préféré que rien de « tout ça » n’arrive. Mais puisque nous sommes au pied du mur, pour ne pas dire franchement dans le mur, j’ai choisi d’en garder le meilleur.
Le meilleur, c’est la formidable énergie collective qui a animé le service dans les quelques jours que nous avons eus pour nous préparer entre l’annonce de la situation épidémique et l’arrivée des premiers patients. À l’échelle de Lyon, nous étions le service de troisième recours. Nous avons bénéficié de l’expérience et de l’expertise de nos collègues réanimateurs médicaux pour nous préparer au mieux. Cette longueur d’avance, et ce que nous en avons fait, nous permet aujourd’hui d’affronter cette crise avec calme et sérénité. Pendant plusieurs jours, chacun d’entre nous a donné le meilleur de lui-même pour ré-inventer le fonctionnement de notre microcosme. Nous avons fait preuve d’une intelligence collective inédite, sublimant les bonnes volontés individuelles en un projet d’équipe cohérent et solide. Nous avons ré-organisé nos locaux, formé des centaines de professionnels venus d’autres services en un temps record. Un programme de simulation hautement immersive au sein même du service a par exemple vu le jour en quelques heures, et ce grâce à l’engagement bénévole de nombreux professionnels. Nous avons mis au point des stratégies et des protocoles pour chaque situation. Nous avons compilé les retours d’expériences de Chine et d’Italie pour nous prémunir des ornières dans lesquelles les médecins de ces pays étaient tombés. Nous avons mis de côté nos vies personnelles et familiales, nos loisirs et projets de vacances, pour nous concentrer tout entiers sur un seul objectif : assurer la prise en charge des dizaines de patients à venir, sans renoncer au niveau d’exigence que nous nous imposons habituellement, et au plus haut niveau de sécurité pour tous les soignants.
Je crois pouvoir dire que nous y sommes arrivés, même si la route est encore longue.
Nous parvenons aujourd’hui à nous installer dans une forme de routine, qui reste éloignée de notre fonctionnement antérieur. Nous apprenons à nous déplacer masqués et déguisés, à intégrer de très nombreux professionnels moins expérimentés en réanimation que nos équipes habituelles, en gardant le même niveau de soins pour nos patients. C’est vraiment un des grands défis posés à notre système de soins : faire face à un afflux extraordinaire, sans avoir à faire de choix impossibles concernant certains patients ou certaines techniques.
« Nos vrais champions ? Les cadres infirmiers, et les
infirmiers "techniques" des services de réanimation. »
Nous nous habituons à vivre dans une tension permanente de matériel de protection, de médicaments, de personnel soignant. L’encadrement et le personnel médico-technique sont d’une aide très précieuse pour gérer tous ces aspects de la crise. Leur engagement mériterait d’être d’avantage mis en avant au cours de cette crise. Les vrais champions sont les cadres infirmiers, qui ont dû doubler les effectifs du jour au lendemain et incorporer aux équipes hospitalières des soignants venus d’autres structures, ou encore les infirmiers « techniques » des services de réanimation, qui portent sur leurs épaules la gestion infernale des stocks de respirateurs, de machines de dialyse, de petit et de gros gadgets, indispensables à l’ouverture de services de réanimation, dans des endroits qui n’étaient encore hier que des zones de transit. Sans parler du casse-tête que représente la pénurie mondiale d’équipements de protection, de consommables ou de médicaments hypnotiques indispensables à la prise en charge de tous les patients, Covid-19 ou pas.
Je suis vraiment fier de notre équipe, de chacun de ses membres, quel que soit son niveau de qualification et le rôle qu’il y joue. Nous avons fait face avec pragmatisme, confiance en nos capacités et sang-froid, en apprivoisant les craintes et les interrogations que cette épidémie a soulevées pour nous, et pour nos proches.
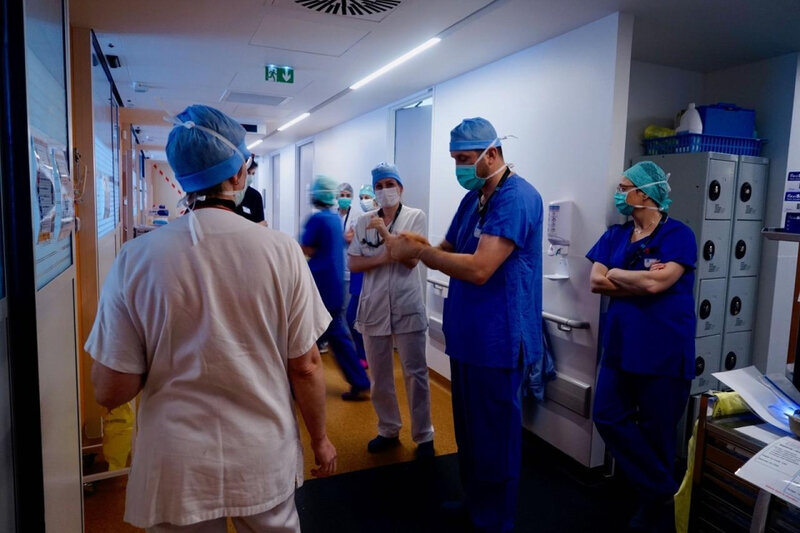
Quelques photos pour illustrer. Précision : pas de port de gants
ni de masques FFP2 sur ces entraînements pour économiser le matériel,
alors que la crise n’avait pas commencé.
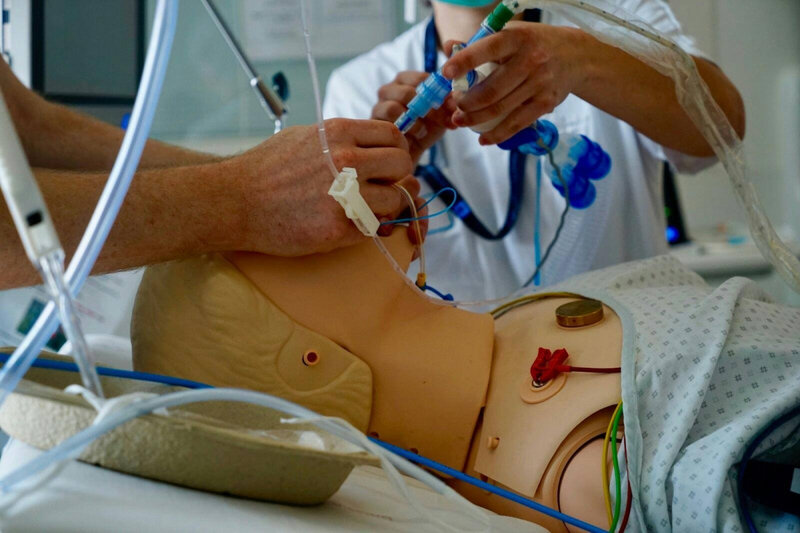
Lorsque nous plongeons un patient dans le coma artificiel, et sous assistance respiratoire,
chaque seconde compte. Pour optimiser les chances de survie et diminuer les séquelles,
d’abord. Et pour protéger chacun des professionnels de la contagion. Une parfaite
coordination entre médecin et infirmier est indispensable.
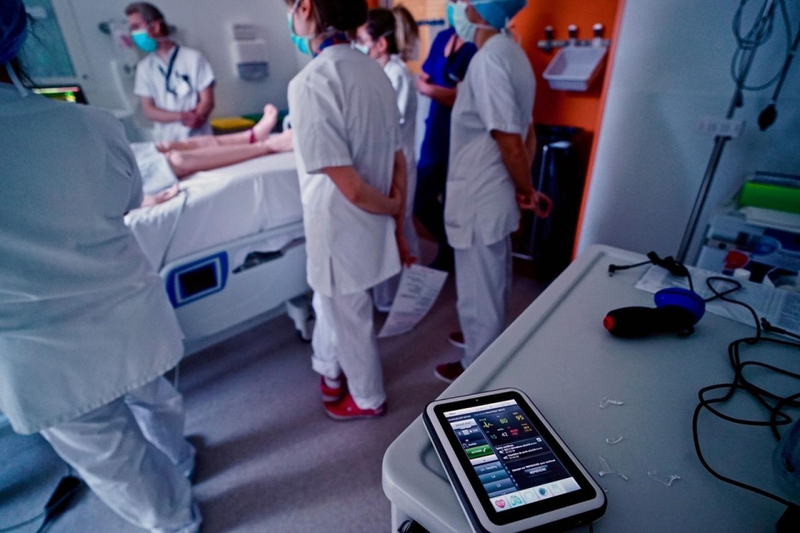
Les formations de nos équipes par des programmes de formations par simulation
haute fidélité faisaient partie de l’ADN du service avec la crise. Un programme similaire
existe en effet pour améliorer les soins donnés aux accidentés de la vie ou de la route.
Ces formations nous ont permis d’aborder l’arrivée des premiers patients avec sérénité.
Photos : Alicia Dupré.
Et à titre personnel ?
Je me réjouissais de l’arrivée tant attendue de ma première semaine de vacances en six mois, quand le confinement a été ordonné. Un chouette tour de ski-alpinisme dans le massif du Mont-Blanc, entre France, Italie et Suisse. J’ai rapidement senti le vent tourner, avant de comprendre que les vacances allaient passer au second plan pour un certain temps…
En dehors des journées (et des nuits) de travail, je suis confiné, comme le reste de la population. Mon appart’ n’a jamais été aussi propre, et ma pile de bouquins à lire décroît régulièrement. Il a aussi fallu trouver un supplétif à la dizaine d’heures consacrées au sport chaque semaine, sans compter les week-ends passés en montagne. La saison avait bien commencé, et le mois d’avril en marquait le point d’orgue, avec des projets d’itinéraires classiques et très prometteurs, tant dans leur dimension technique qu’esthétique.
C’est comme ça que je me suis mis à « écrire ». Pour garder une trace tangible de ce qui est en train de se passer. Cette période est unique, et il me paraît capital d’en garder une mémoire écrite, au moins à titre personnel. J’écris à propos de la vie du service, à propos d’aventures passées ou à venir en montagne, en utilisant les mots pour s’évader un peu des quatre murs de mon appartement. Il m’arrive aussi de faire des billets plus « pédagogiques », pour faire un peu de ménage au milieu de la diarrhée d’informations, aux fondations plus ou moins solides, qui inonde les médias et les réseaux sociaux. J’ai bien conscience de participer de ce fait à la déferlante, mais j’essaie de le faire avec simplicité, humilité, et une pointe d’humour.
Cette petite discipline (quasi) quotidienne commence à représenter quelques dizaines de pages, que j’ai compilées sous forme de blog, illustré par des images rapportées de voyage. S’il vous reste un peu de temps de lecture à la fin de cet article, osez vous y rendre ! (https://leconfiblog.jimdofree.com)

Dans le Vercors...
Le monde de la réanimation est mal connu du grand public. Que se passe-t-il derrière les murs de votre service ?
Vous l’avez peut-être compris au travers des lignes précédentes : un très grand nombre de professions est mobilisé autour d’un nombre relativement restreint de patients, les plus graves et dans les situations les plus instables. Médecins et internes de tous bords, infirmiers (de réanimation, de bloc, anesthésistes), aide-soignants, agents de service et de ménage, secrétaires, assistants de recherche clinique, manipulateurs radios, pharmaciens, hygiénistes, techniciens de laboratoire et biologistes, ambulanciers, étudiants de toutes les filières, psychologues, kinésithérapeutes, diététiciens… J’en oublie forcément !
Tous ces professionnels font en sorte que nos patients reçoivent les soins les plus qualitatifs possibles, quelle que soit l’heure du jour et de la nuit. Il faut bien comprendre qu’un patient hospitalisé en réanimation, en coma artificiel et sous ventilation mécanique, est entièrement dépendant pour l’ensemble de ses fonctions vitales, même les plus basiques. Cette dépendance exige des soins constants et attentifs, ce d’autant que ces patients étaient déjà souvent vulnérables avant d’arriver dans notre service, et qu’un événement aigu est venu tout chambouler ! En ce moment, cet événement prend souvent la forme d’un virus, et de « l’orage inflammatoire » qu’il provoque…
Jour et nuit, toutes ces énergies sont là pour soutenir, et parfois remplacer temporairement les systèmes respiratoire, neurologique, circulatoire, rénal, hépatique ou encore digestif de ces patients en sursis. Les journées et les nuits sont rythmées par les soins de toilette, l’élimination des urines et des selles, le rythme veille / sommeil, la gestion de la soif, de la douleur, de la peur de la mort, l’alimentation artificielle sous différentes formes, l’administration de fluides et de médicaments précisément dosés et adaptés à chaque patient. Nos amis chirurgiens parlent en se moquant « du sel et du poivre », et ils n’ont pas complètement tort.
« Les règles visant à réduire le risque de contagion nous ont
imposé de fermer les portes du service. (...) C’est un
changement majeur pour notre structure... »
Nous devons aussi garder le lien avec les familles de nos patients. Les règles visant à réduire le risque de contagion nous ont imposé de fermer les portes du service. Nous mettons un point d’honneur à appeler les familles de patient matin et soir au minimum, afin de leur donner des nouvelles sur l’évolution de la santé de leurs proches. Nous avons conscience que l’hospitalisation d’un proche en réanimation, sans possibilité de visite ni de recevoir des explications « en direct » par les soignants, est très anxiogène. En cas d’événement important ou de décision marquante, c’est le médecin responsable des soins qui appelle lui-même la personne référente désignée par la famille.
C’est un changement majeur pour notre structure, qui était connue pour être très ouverte et accueillante envers les familles de nos patients. Nous accordons une importance particulière à rendre aussi bonne que possible la vie de nos patients et de leurs proches lors de leur passage dans le service. Cela passe par une attention constante aux différentes sources d’inconfort, une ouverture du service 24/7 et l’accueil des enfants en bas âge de nos patients les plus jeunes. Notre dernier projet, le plus novateur, porté par une de mes collègues (le Dr Amélie Mazaud) était de faire venir des chiens dans le service, pour faire bénéficier nos patients en cours de guérison de thérapie médiée par les animaux. Une première en France ! Bien entendu, tout cela a été mis en suspens par le confinement…
La nuit règne une ambiance très particulière. Bien éloignée des clichés véhiculés par les séries hospitalières ou l’imaginaire collectif. On parle d’une atmosphère plus intimiste, empreinte de camaraderie entre ceux qui ont le privilège de vivre des moments forts pendant que les autres sont au fond de leur lit. En tout cas, c’est comme ça que je voyais les choses quand je découvrais, il y a une dizaine d’années, émerveillé, les coulisses de la vie nocturne en réanimation. Un sentiment rare d’être privilégié, aux premières loges, de se trouver exactement au bon endroit et au bon moment, au cœur de l’action et frappé de plein fouet par les situations les plus stimulantes.
Aujourd’hui, je commence à ressentir la pénibilité du travail de nuit, qui est réelle. Et, étant donné mon jeune âge, ce n’est pas près de s’arrêter… Le travail nocturne est un assassin silencieux, pour les soignants comme pour les autres. La privation de sommeil qu’il induit vient dérégler tout l’organisme. C’est comme ça qu’on se tartine des morceaux de pain rassis avec du pâté de thon offert par l’hôpital (…) à 4h du mat, ou qu’on se demande si on se sentira un jour enfin « reposé » après avoir aligné deux nuits blanches dans la semaine. J’essaie d’en rire, mais il est bien prouvé que le travail de nuit augmente la mortalité cardio-vasculaire, le risque de cancer, d’accident de la route, les risques psycho-sociaux, qu’il favorise l’obésité et le diabète et vient polluer nos vie familiales et personnelles.
« Nos infirmières touchent une prime de nuit
de quelques centimes par heure travaillée.
Ç’en est presque insultant. »
Ce n’est pas très brillant, mais c’est la réalité. Une réalité sur laquelle nos décideurs ferment les yeux, et qu’ils refusent de valoriser. Nos infirmières touchent une prime de nuit de quelques centimes par heure travaillée. Ç’en est presque insultant.
Quel rôle joue l’administration hospitalière ?
Dans cette crise, nous sommes tous dans la même galère. La résilience de nos administratifs est mise à rude épreuve, et j’ai le sentiment qu’ils font de leur mieux pour nous faciliter la tâche et s’assurer qu’on ne manque pas de personnel ni de matériel. Certaines restrictions budgétaires ont été levées, nous donnant accès à des examens ou à du matériel coûteux, afin de prodiguer des soins à la pointe pour nos patients. C’est le résultat de l’orientation donnée par le gouvernement, qui a fort à faire pour réparer la coque du navire hospitalier, mis à mal par des années d’austérité et de politique managériale « dure ». C’est également possible grâce à la générosité du public et de certains poids lourds du monde des affaires. Je préfère ne pas m’interroger sur les bénéfices secondaires qu’une minorité escompte possiblement, qu’ils soient fiscaux ou en termes d’image. L’argent est là, l’expertise et les moyens techniques de certains industriels également, ce n’est pas le moment de cracher dessus. Osons accepter cette solidarité, cette générosité. Valorisons ce que l’humain a de meilleur à offrir en ces temps maudits. Le moment de solder les comptes viendra après.
« Je regrette qu’on ne parle pas plus
de la vague de suicides qui touche le monde
des soignants depuis plusieurs années. »
Si l’effort de l’institution est réel, il ne parvient cependant pas à combler certaines insuffisances qui existaient avant l’épidémie. La qualité de vie au travail est à mes yeux une priorité pour les professionnels de l’hôpital, et je regrette qu’on ne parle pas plus de la vague de suicides qui touche le monde des soignants depuis plusieurs années. Nous avons par exemple dû doubler nos effectifs de nuit, afin de nous adapter à l’afflux massif de patients requérant des soins très denses et techniques. Mais nos locaux et notre organisation n’ont pas été prévus pour ça. La moitié des médecins de garde en réanimation doit dormir dans des bureaux, sur un matelas en plastique, sans accès à l’eau ni à des sanitaires. Nos infirmiers et aide-soignants de nuit ont à peine de quoi se reposer quelques instants pendant leurs 12h de travail. Tout ça nous paraît parfaitement normal. Car c’est comme ça que nous avons été « élevés ».
Je pourrais aussi vous parler des repas fournis par la cuisine centrale, dont les portions n’ont fait que diminuer depuis quelques années. Estimons nous chanceux d’avoir des repas, c’est le privilège de bosser 24h d’affilée. Mes collègues paramédicaux n’ont pas cette chance, on ne leur jette en pâture qu’un paquet de chips et une barre chocolatée ultra-sucrée. Comme un clin d’œil à leur bonne santé cardio-vasculaire. Il n’y a pas de petites économies. Nous, les docteurs, les « nantis » du système, profitons ainsi de repas qui conviennent probablement à un patient confiné au lit, mais qui sont clairement insuffisants pour passer la nuit debout, entre situations d’urgence et transport de patients. Les exemples sont tellement nombreux, vous pourriez y consacrer un article entier. Mais tous reflètent la même réalité : l’expertise, l’engagement, le dévouement des professionnels de santé qui sont sur le pont au quotidien, nuit et jour, ne doit pas attendre d’autre reconnaissance que la satisfaction du travail bien fait, et la chance d’exercer un métier « à haute valeur morale ajoutée ».
« Est-il normal de considérer, et de rétribuer ces métiers
à l’aune inverse de leur valeur sociale ? »
J’ai bien conscience que nos administrateurs font « comme on leur dit », tâchant de répartir au mieux une quantité limitée de deniers publics. Le dilemme est à un autre niveau : quels membres de notre société sont vraiment indispensables à ce que les choses tournent rond ? Est-il normal de considérer, et de rétribuer (car le salaire n’est qu’une partie du problème) ces métiers à l’aune inverse de leur valeur sociale ?
Je laisserai ce genre de considérations à des gens dans le besoin et essentiels au fonctionnement de notre société, comme M. Yves Calvi, qui semblait avoir, il y a quelques jours, de grandes idées sur la « pleurniche hospitalière »…
Un message à faire passer ?
La concision n’étant pas la plus grande de mes qualités (vous l’aurez remarqué), j’en choisirai plusieurs.
Respectez les consignes transmises par les scientifiques et le gouvernement. Si elles changent d’une semaine sur l’autre, c’est aussi parce que nos connaissances sur la maladie évoluent sans cesse, de même que les moyens dont nous disposons. Cette crise est globale, et nous sommes en concurrence nauséabonde avec les autres puissances de ce monde pour l’accès aux équipements de protection, au matériel médical, aux ressources les plus rares. C’est malheureux, mais c’est la réalité, et nous n’avons pas d’emprise pour la changer dans l’urgence. Ce qu’on ne peut changer, il faut nous y adapter.
« La solidarité dont nous jouissons est d’autant
plus remarquable que tous ces particuliers et acteurs
de l’économie locale seront bientôt eux-mêmes
en très grande difficulté. »
Continuez à nous soutenir, à nous envoyer des tonnes de marques d’affection et d’encouragements, sous un grand nombre de formes. Je suis époustouflé par la solidarité des particuliers, des restaurateurs, des agriculteurs, des commerçants de notre quartier qui nous fournissent gratuitement des repas, du café, des friandises, des équipements de protection ou tout simplement de l’argent pour améliorer la qualité de vie des soignants et des patients au quotidien. C’est d’autant plus remarquable que tous ces particuliers et acteurs de l’économie locale seront bientôt eux-mêmes en très grande difficulté.
Entraînez votre mémoire, enfin, car nous allons en avoir besoin dans les mois à venir.
Pour tâcher de solder les comptes, et de comprendre quels impairs nous ont menés à cette situation historique. Car c’est bien une page singulière de l’histoire de l’Humanité que nous sommes en train d’écrire, collectivement.
Pour faire les choix de société qui s’imposeront au lendemain de cette catastrophe sanitaire. Les milliers de travailleurs qui permettent à ce pays de rester debout, soignants et non soignants, ne doivent pas tomber dans l’oubli. Les « héros » (terme tant galvaudé…) d’aujourd’hui risquent trop de ne récolter que quelques médailles en chocolat et remerciements en grandes pompes, avant de retourner à leurs conditions de travail en détérioration constante et à leurs salaires indignes. Il n’y a qu’à se référer à la sortie très remarquée du directeur de l’ARS Grand Est il y a quelques jours. On ne pourra pas feindre la surprise.
Pour venir en aide à tous ceux qui vont être durement affectés par la crise économique qui suivra. Les acteurs de terrain, les indépendants et les travailleurs de la terre et des mains, qui auront besoin de notre soutien, et du discernement des consommateurs que nous sommes.

Quelques liens, pour aller plus loin :
Le blog de Rodolphe Lelaidier (je vous le recommande chaleureusement !)
L’espace grand public de la Société Française d'Anesthésie et de Réanimation
Espace RéAnimal de la Fondation HCL
Un commentaire ? Une réaction ?
Suivez Paroles d’Actu via Facebook, Twitter et Linkedin... MERCI !